Table of Contents
ENFERMEDAD DE CAFFEY (HIPEROSTOSIS CORTICAL INFANTIL)
Introducción
Denominada hiperostosis cortical infantil, enfermedad de Caffey-Silverman, hiperostosis cortical infantil familiar o hiperostosis cortical infantil esporádica. Fue descrita en 1930 por Roske, por Ellis en 1938 y finalmente por Caffey y Silverman en 1945. Es una enfermedad rara en lactantes y niños pequeños. La etiología es desconocida pero se conoce la existencia de dos formas: familiar de trasmisión autosómica dominante con penetrancia variable (con afectación más frecuentemente en tibias) y esporádica (que normalmente siempre afecta a la mandíbula).
Patogenia
Se considera desde el punto de vista histopatológico un proceso inflamatorio que engrosa el periostio y se forma hueso inmaduro subperiostial. Un tejido vascular fibroso ocupa los espacios medulares del hueso. La proliferación de la íntima de las arteriolas en los huesos afectados y en los tejidos blandos fue demostrada por Sherman y Hellyer, un hallazgo que sugiere fenómenos hipóxicos como agente causal.
Clínica
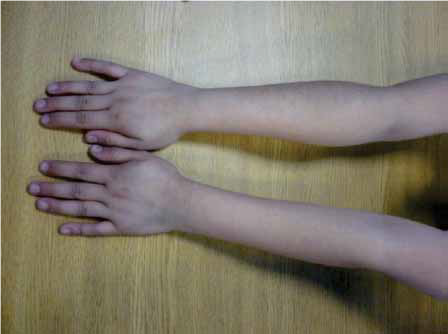
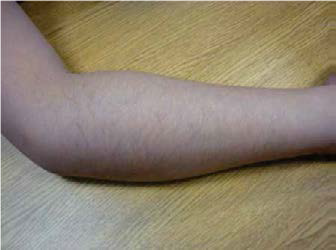
Esta rara condición se presenta en infantes que usualmente se encuentran por debajo de los 6 meses de edad, los cuales presentan irritabilidad, dolor, tumefacción de tejidos blandos (fascia y músculos) sin presencia de flogosis (enrojecimiento y calor local) ni fiebre. Es un desorden autolimitante; la presentación clásica de esta enfermedad incluye la tríada de irritabilidad, hinchazón y lesiones óseas. La localización más habitual (75-80%) es la mandíbula. Otras localizaciones frecuentes son la diáfisis de: tibia y clavícula (40-50%), cúbito (30-35%), costillas, húmero y fémur (30%), radio (20%), escápula (10%) y rara vez en cráneo, cara, ilíacos, metacarpianos y metatarsianos (menos de 5%). La afectación de los miembros puede simular pseudoparálisis.
Fase Aguda: 1-2 semanas.
Fase Subaguda: asintomática de cambios radiológicos (reacción subperióstica e hiperostosis con o sin deformidades secundarias) que suelen persistir meses o años hasta la resolución completa sin secuelas.
Fase Crónica: recidiva que rara vez deja secuelas definitivas (deformidad u acortamiento).
Diagnóstico
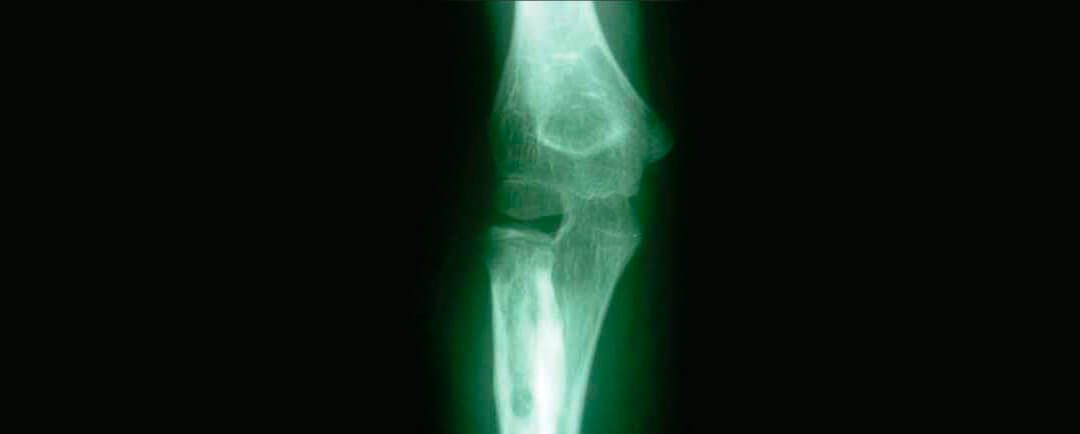
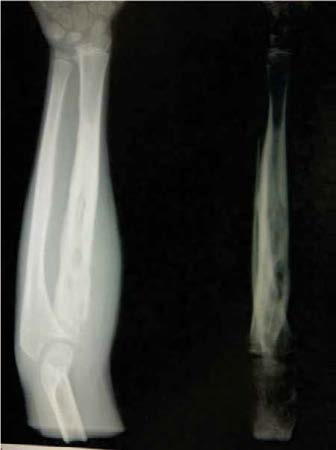
No existen pruebas de laboratorio específicas para diagnosticar esta enfermedad. En algunos casos la velocidad de eritrosedimentación y los niveles de fosfatasa alcalina pueden estar elevados, también puede existir anemia y leucocitosis. El estudio radiográfico es el método diagnóstico más importante. Las radiografías muestran un engrosamiento de la cortical debido al depósito lamelar de hueso sobre el periostio. El diagnóstico se establece después de haber realizado una historia clínica adecuada y los hallazgos radiográficos, tomando en cuenta que las formas oligosintomáticas plantean un diagnóstico diferencial más amplio dentro de las cuales la osteomielitis constituye la entidad más difícil a diferenciar en la fase aguda y la infusión de prostaglandinas en fase subaguda, ya que imita las lesiones típicas de la enfermedad de Caffey.
Tratamiento
Establecido el diagnóstico, en ningún caso se debe de tomar biopsia. Cuando existe sintomatología dolorosa se pueden indicar antiinflamatorios no esteroideos o corticoterapia, teniendo en cuenta que esta medicación no tendrá ningún efecto sobre la lesión ósea. La abstención quirúrgica es la regla general, a excepción de encontrar casos crónicos donde pudiéramos encontrar deformidades angulares o acortamiento de los huesos afectados.
Conclusión
Lo más importante es controlar periódicamente al infante y explicar a los padres o tutores la característica autolimitada de esta enfermedad así como que finaliza con la resolución total del cuadro clínico generalmente con pronóstico excelente y que rara vez deja secuelas.
BIBLIOGRAFÍA
- Blom, A., Warwick, D., Whitehouse, M., & Solomon, L. (2018). Chapter 2: Infection. Apley & Solomon’s system of orthopaedics and trauma. Boca Raton, Fl: Crc Press.
- Ja, A.-P., Cortés-Gómez, Armando, J., & Pineda, A. (2013). Enfermedad de Caffey. Reporte de un caso. Acta Ortopédica Mexicana, 27(1), 114–118. Retrieved from https://www.medigraphic.com/pdfs/ortope/or-2013/or132i.pdf