Table of Contents
OSTEOMIELITIS ESCLEROSANTE DE GARRÉ (PERIOSTITIS OSSIFICANS)
Introducción
La osteomielitis de Garré (ODG), también llamada «osteomielitis crónica con periostitis proliferativa», «periostitis osificante» u «steomielitis crónica no supurativa», es un síndrome poco común descrito como una periostitis no supurante con formación de hueso subperiostial, comúnmente secundario a una osteomielitis crónica previa de carácter suave o una irritación. En 1893, Garré la describió una forma rara de osteomielitis no supurativa que se caracteriza por una esclerosis marcada y un engrosamiento cortical. No hay absceso, solo un agrandamiento difuso del hueso en el sitio afectado, generalmente la diáfisis de uno de los huesos tubulares o la mandíbula.
Clínica
Las características clínicas del síndrome de Garre generalmente están representadas por una asimetría facial sostenida por una hinchazón dura mandibular unilateral localizada. Esto se puede ver tanto en el examen extraoral como en el intraoral. La piel suprayacente parece normal y la membrana mucosa se caracteriza por un desarrollo rápido y una regresión espontánea con remodelación, pero la historia clínica puede presentar parámetros variables. El dolor puede ser episódico con períodos inactivos, y la inflamación progresiva puede ser el único síntoma. Puede aparecer trismo (rigidez y cierre firme de la boca por espasmo) y se puede observar linfadenopatía.
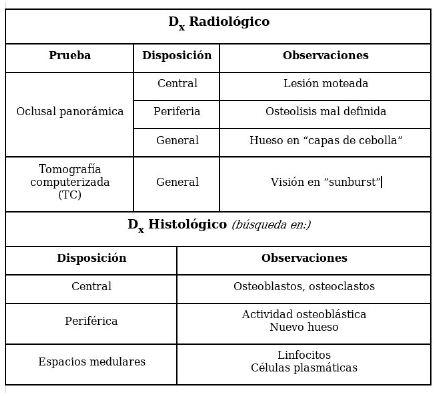
Diagnóstico
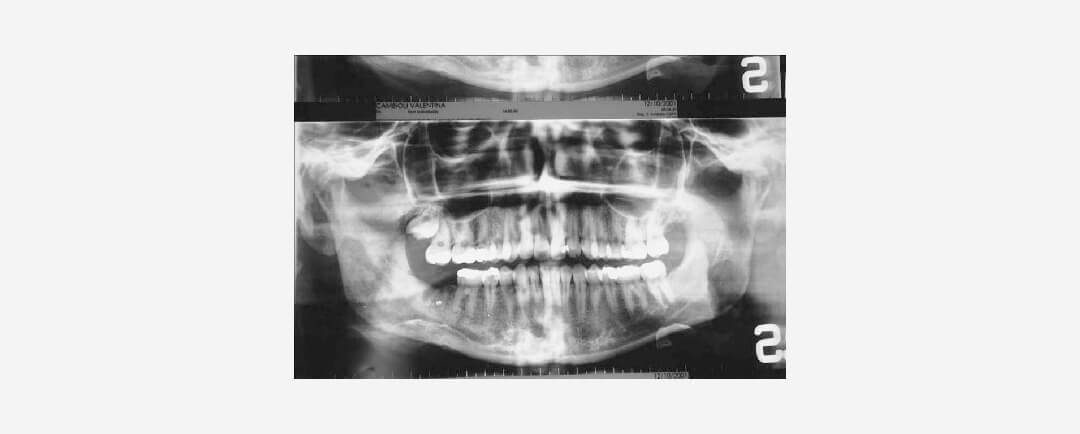
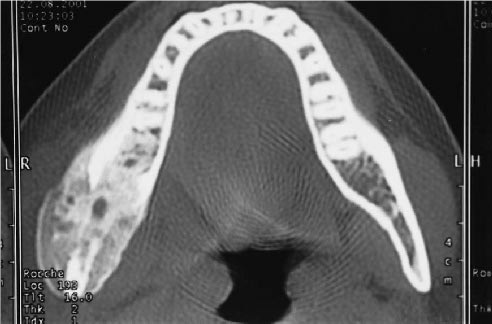
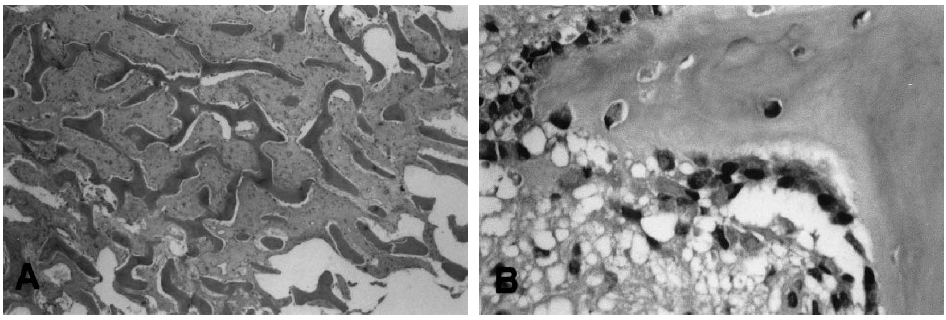
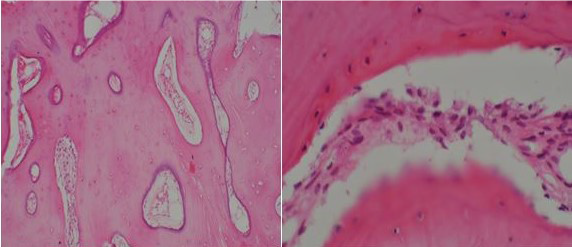
La nueva deposición ósea adopta un patrón de crecimiento concéntrico que involucra el borde mandibular no alveolar, con una apariencia de «piel de cebolla» y trabéculas perpendiculares a estas capas. El patrón trabecular produce densidades variables en las radiografías y en algunos casos la cavidad medular está completamente borrada. Los dientes cariados, la radiolucidez periapical, una cavidad de extracción reciente o defectos periodontales generalmente se muestran en la proximidad de la lesión. En las tomografías computarizadas, generalmente se ha descrito una apariencia de «resplandor solar». El hueso cortical está engrosado y muestra mayor densidad ósea. Los microorganismos rara vez se cultivan, pero la afección generalmente se atribuye a una infección por estafilococos.
Tratamiento
El tratamiento es por operación: el área anormal se extirpa y la superficie expuesta se cura completamente. Pueden ser necesarios injertos óseos, transporte óseo o transferencia ósea libre. El objetivo es el alivio sintomático, y a veces esto también conduce a una regresión de la hinchazón.
BIBLIOGRAFÍA
- Belli, E., Matteini, C., & Andreano, T. (2002). Sclerosing Osteomyelitis of Garré Periostitis Ossificans. Journal of Craniofacial Surgery, 13(6), 765–768. https://doi.org/10.1097/00001665-200211000-00010
- Blom, A., Warwick, D., Whitehouse, M., & Solomon, L. (2018). Chapter 2: Infection. Apley & Solomon’s system of orthopaedics and trauma. Boca Raton, Fl: Crc Press.
- V, M., Kulbashna, Y., & N, L. (2018). The Case Report of Sclerosing Osteomyelitis Garre of the Mandible. General Medicine: Open Access, 06(02). https://doi.org/10.4172/2327-5146.1000314